I partners








 parliamo spagnolo
parliamo spagnolo
 parliamo la lingua dei segni
parliamo la lingua dei segni
GBT, ultrasuoni con punte sottili e controllo del biofilm
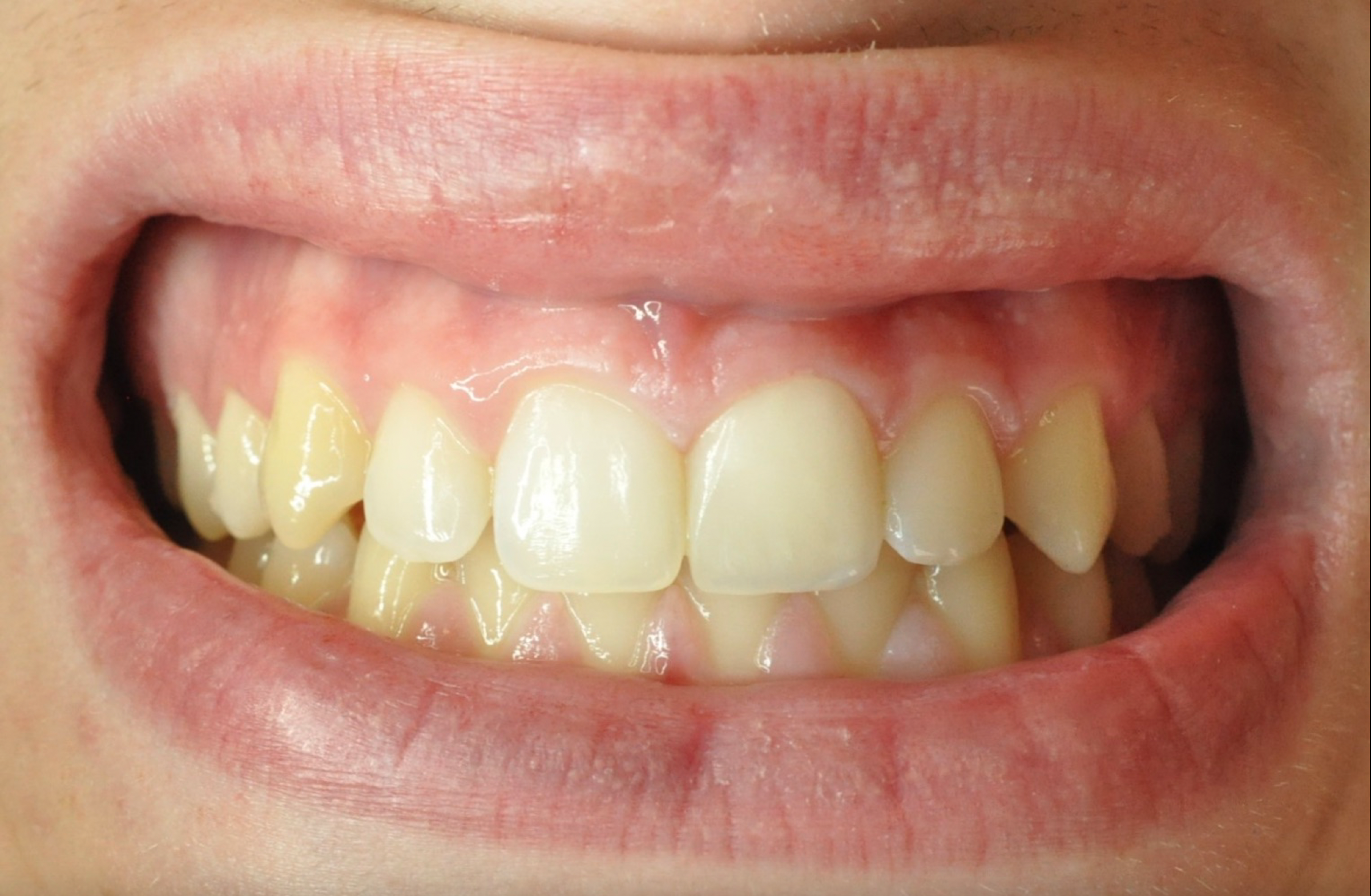
La parodontopatia (o parodontite), una volta la chiamavamo piorrea, è una malattia infiammatoria cronica che colpisce i tessuti di supporto del dente: gengiva, legamento parodontale, cemento radicolare e osso alveolare. È una patologia molto diffusa nella popolazione adulta e rappresenta, insieme alla carie, una delle principali cause di perdita dentale. Oggi sappiamo che la sua gestione è profondamente cambiata rispetto al passato: grazie a protocolli moderni, tecnologie mini-invasive e a una maggiore comprensione del ruolo del biofilm batterico, la terapia è principalmente non chirurgica, mirata, personalizzata e centrata sull’educazione del paziente.
In questo articolo approfondiamo:
Cos’è la parodontite e come si inquadra correttamente
L’importanza dello status radiografico e del sondaggio parodontale
La terapia non chirurgica con punte ultrasoniche sottili e sottilissime
Il protocollo GBT (Guided Biofilm Therapy)
L’uso di glicina ed eritritolo subgengivale e bicarbonato sopragengivale
Perché il laser non ha dimostrato benefici nella cura della parodontite secondo le principali società scientifiche
Perché oggi non si utilizzano più strumenti manuali leviganti nella terapia causale
Il ruolo centrale della rimozione del biofilm e dell’igiene domiciliare
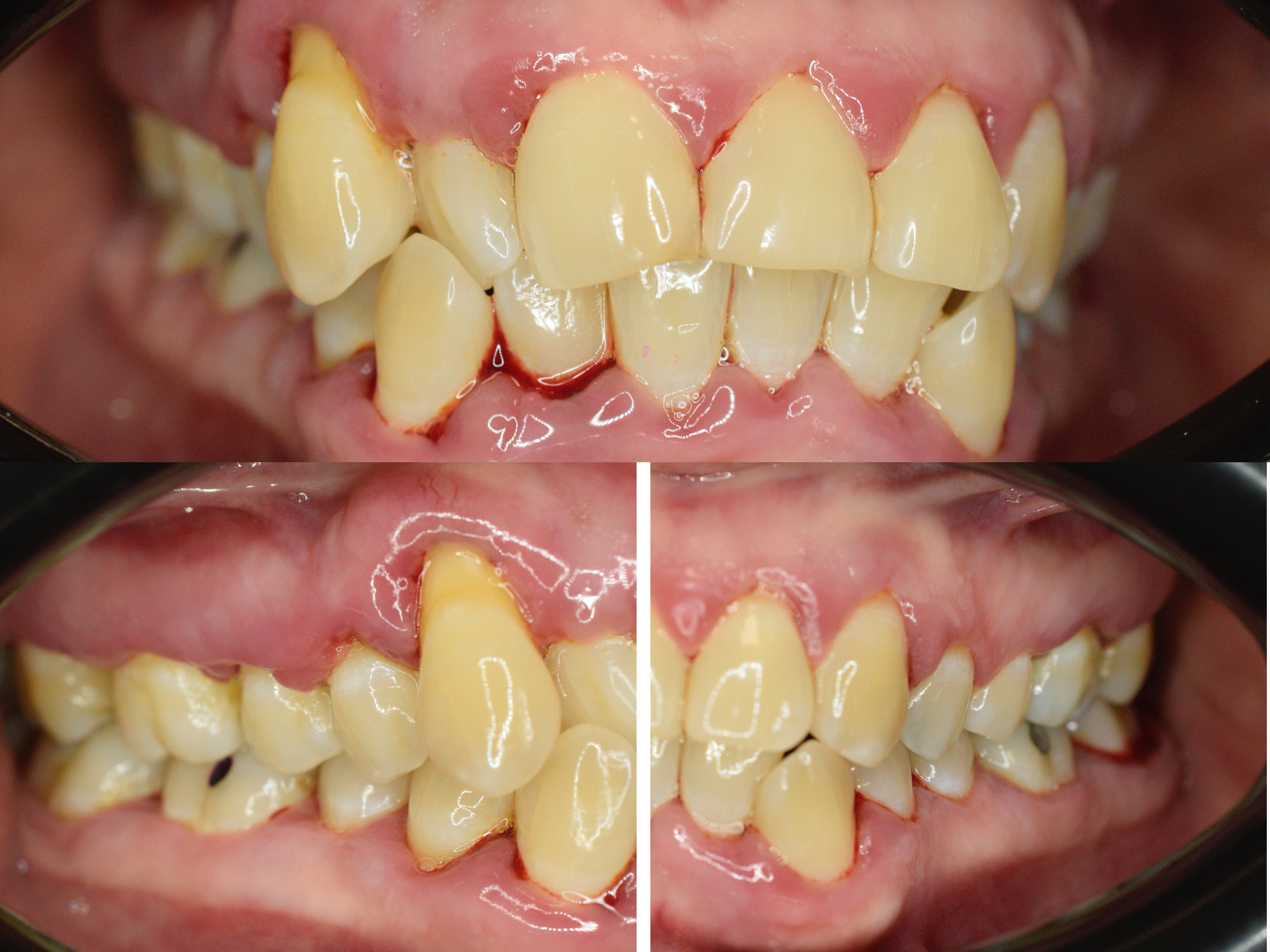
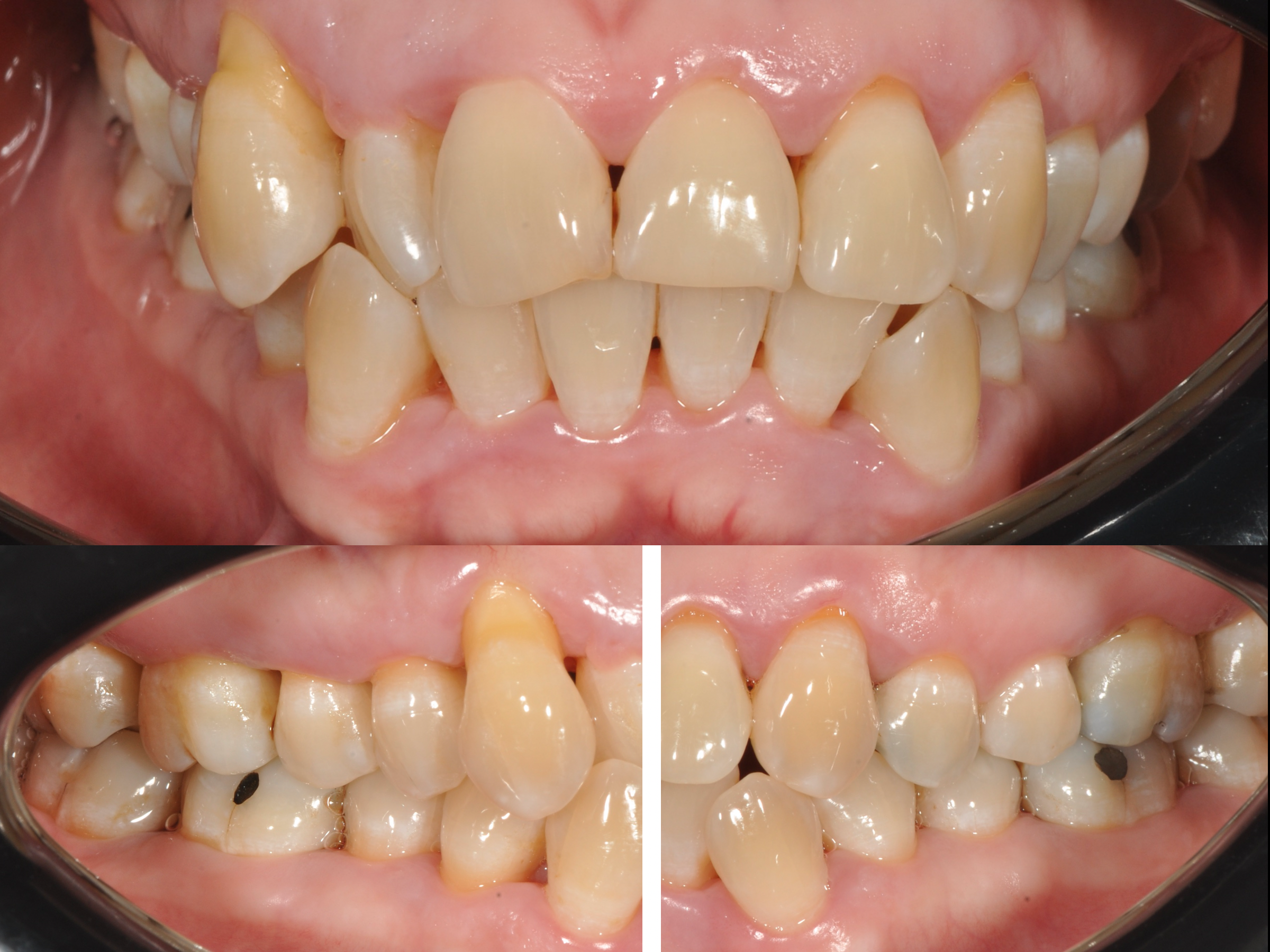
Le immagini cliniche del prima e dopo trattamento e il test di placca al 100% che accompagnano questo articolo mostrano visivamente quanto sia determinante il controllo del biofilm nella guarigione dei tessuti.
La parodontite non è semplicemente una gengivite più intensa. È una malattia infiammatoria sostenuta dal biofilm batterico che, in soggetti predisposti, determina una risposta immunitaria distruttiva nei confronti dei tessuti di sostegno del dente.
Il processo patologico porta a:
Formazione di tasche parodontali
Perdita di attacco clinico
Riassorbimento osseo
Mobilità dentale nei casi avanzati
Oggi la classificazione internazionale è stata ridefinita nel 2017 dal World Workshop congiunto tra European Federation of Periodontology (EFP) e American Academy of Periodontology (AAP), introducendo un sistema basato su stadi (gravità) e gradi (velocità di progressione e fattori di rischio).
Questo cambiamento ha rafforzato un concetto chiave: la parodontite è una malattia biofilm-dipendente, ma modulata da fattori sistemici (come diabete, fumo, predisposizione).
Prima di qualsiasi terapia è indispensabile un inquadramento completo e rigoroso.
Uno status radiografico completo (endorali periapicali o bite-wing estese) consente di:
Valutare il livello dell’osso alveolare
Identificare difetti verticali
Rilevare eventuali lesioni endo-parodontali
Analizzare incongruenze protesiche o restauri debordanti
La radiografia non serve solo a “vedere l’osso”, ma a comprendere il pattern di perdita ossea, fondamentale per stabilire lo stadio della malattia.
Il sondaggio parodontale è l’esame clinico cardine. Si misura la profondità di sondaggio in sei punti per ogni dente, registrando:
Profondità della tasca
Sanguinamento al sondaggio (BOP)
Recessioni
Perdita di attacco clinico
Mobilità
Coinvolgimento delle forcazioni
Un test di placca che evidenzia una copertura del 100%, come mostrato nell’immagine allegata, è un indicatore potentissimo della causa primaria della malattia: il biofilm batterico non controllato.
La parodontite è una malattia sostenuta dal biofilm. Non dal tartaro in sé, non da “tossine misteriose”, ma da una comunità batterica organizzata, strutturata e altamente resistente.
Il biofilm:
È aderente alla superficie dentale
Si organizza in strutture tridimensionali
Comunica internamente attraverso segnali biochimici
È molto più resistente agli antibiotici rispetto ai batteri liberi
Per questo motivo, la terapia parodontale moderna si basa sulla rimozione meccanica professionale del biofilm e sull’educazione del paziente a mantenerlo sotto controllo quotidianamente.
Un tempo la terapia parodontale prevedeva frequentemente:
Strumenti manuali per “levigare” le radici
Sedute aggressive
Chirurgia parodontale estesa
Oggi l’approccio è radicalmente cambiato.
La terapia causale è mini-invasiva, non chirurgica, mirata e rispettosa dei tessuti. Nel caso clinico presentato, tutta la terapia è stata eseguita senza strumenti manuali leviganti, utilizzando esclusivamente:
Punte ultrasoniche sottili e sottilissime
Air polishing con polveri dedicate
Protocollo GBT
Gli strumenti manuali da levigatura radicolare oggi non hanno più indicazione nella terapia causale standard, se non in casi selezionati durante interventi chirurgici parodontali, dove può essere necessario un controllo diretto della superficie radicolare a cielo aperto.
L’uso di ultrasuoni di nuova generazione ha rivoluzionato la terapia non chirurgica.
Le punte sottili e sottilissime permettono di:
Penetrare delicatamente nelle tasche profonde
Rimuovere biofilm e tartaro senza danneggiare il cemento radicolare
Lavorare con maggiore precisione e meno trauma
L’obiettivo non è più “raschiare fino a rendere la radice liscia”, ma decontaminare la superficie preservando quanto più possibile il tessuto sano.
La filosofia moderna è conservativa: meno invasività significa migliore guarigione, meno dolore post-operatorio e maggiore compliance del paziente.
Il protocollo GBT (Guided Biofilm Therapy) rappresenta oggi uno degli approcci più moderni nella gestione professionale del biofilm.
Il protocollo si basa su 8 fasi strutturate:
Diagnosi e valutazione del rischio
Motivazione del paziente
Rivelazione del biofilm con colorante
Istruzioni personalizzate di igiene orale
Rimozione del biofilm sopragengivale e sottogengivale con air polishing
Rimozione selettiva del tartaro residuo con ultrasuoni
Controllo finale
Programmazione del richiamo
La fase di rivelazione del biofilm, come mostrato nell’immagine con test di placca al 100%, è fondamentale: rende il paziente consapevole del problema e trasforma la terapia in un percorso condiviso.
Le polveri di glicina ed eritritolo sono specificamente indicate per l’uso sottogengivale.
Caratteristiche:
Granulometria molto fine
Elevata solubilità
Azione delicata sui tessuti molli
Efficace rimozione del biofilm
L’eritritolo, in particolare, ha mostrato proprietà interessanti nel controllo del biofilm parodontopatogeno.
L’air polishing subgengivale permette di:
Decontaminare la tasca
Raggiungere aree difficilmente accessibili con strumenti tradizionali
Ridurre la carica batterica senza trauma
È un passaggio chiave della terapia mini-invasiva.
Il bicarbonato di sodio viene utilizzato a livello sopragengivale.
È indicato per:
Rimozione di macchie estrinseche
Eliminazione del biofilm sopra la gengiva
Preparazione del campo alla terapia sottogengivale
Non viene utilizzato nelle tasche parodontali, dove sarebbe troppo abrasivo.
Spesso viene proposto il laser come soluzione “miracolosa” per la parodontite. Tuttavia, le evidenze scientifiche attuali non supportano un beneficio clinico significativo del laser come terapia aggiuntiva rispetto alla terapia meccanica convenzionale.
La posizione delle principali società scientifiche è chiara:
Società Italiana di Parodontologia e Implantologia (SIdP)
European Federation of Periodontology
American Academy of Periodontology
Le revisioni sistematiche e le linee guida indicano che il laser non apporta benefici clinicamente rilevanti in termini di guadagno di attacco o riduzione stabile della profondità di tasca rispetto alla terapia meccanica correttamente eseguita.
La chiave rimane la rimozione meccanica del biofilm.
In passato la chirurgia parodontale era spesso la prassi.
Oggi, grazie a:
Diagnosi precoce
Terapia non chirurgica efficace
Migliore educazione del paziente
Richiami strutturati
la chirurgia è riservata a:
Difetti ossei specifici
Tasche residue non responsive
Problemi morfologici che impediscono l’igiene
Nel caso clinico presentato, tutta la terapia è stata gestita senza chirurgia, dimostrando come un approccio moderno e rigoroso possa portare a risultati eccellenti.
Nessuna terapia professionale può avere successo senza il coinvolgimento attivo del paziente.
L’educazione comprende:
Tecnica di spazzolamento personalizzata
Uso corretto di filo o scovolini
Eventuale utilizzo di dispositivi elettrici
Controlli periodici
La parodontite è una malattia cronica: si controlla, non si “guarisce definitivamente”.
Il successo si misura nel tempo, attraverso:
Assenza di sanguinamento
Stabilità dei livelli ossei
Profondità di sondaggio controllate
Riduzione dell’infiammazione
Le fotografie cliniche allegate mostrano:
Gengive infiammate e sanguinanti prima della terapia
Riduzione dell’edema e dell’eritema dopo la decontaminazione
Miglioramento della salute gengivale senza incisioni chirurgiche
L’immagine del test di placca al 100% è particolarmente significativa: quando tutto è colorato, significa che il biofilm è ovunque. È da lì che bisogna partire.
La cura della parodontopatia oggi è:
Scientifica
Mini-invasiva
Non chirurgica nella maggior parte dei casi
Basata sulla rimozione del biofilm
Supportata da protocolli strutturati come il GBT
Fondata sull’educazione del paziente
Gli strumenti manuali leviganti appartengono a una fase storica superata per la terapia causale standard.
Il laser non ha dimostrato benefici clinicamente rilevanti secondo le principali società scientifiche.
La vera rivoluzione non è tecnologica, ma concettuale: non si “raschiano le radici”, si gestisce il biofilm.
E quando il biofilm è sotto controllo, i tessuti possono guarire.
La parodontite non si combatte con promesse miracolose, ma con diagnosi accurata, terapia rigorosa e collaborazione quotidiana tra professionista e paziente.
Sitemap | Privacy & Policy | Sito web creato da Grazioli Design “Only for dreamers”